一、政策里程碑:全球首创的医保突破
AI诊断正式进医保
2026年4月1日,国家医保局发布重磅新政,将AI辅助诊断服务纳入国家医保乙类目录。这不是试点,不是探索,而是全球首次将AI医疗服务大规模纳入国家医保体系。
首批覆盖范围包括肺结节CT辅助筛查、眼底糖尿病视网膜病变识别、心电图自动分析、乳腺钼靶筛查、脑卒中影像评估等12大临床高频场景。全国837家三甲医院同步启用,参保患者可直接刷医保结算,无需额外申请。
报销标准:全国统一按医保乙类标准执行,统筹地区医保报销70%-85%,个人仅自付15%-30%。多数地区执行最高85%报销比例,患者自付低至15%。
这意味着什么?一位需要进行肺结节筛查的患者,以往可能需要自费数百元的AI辅助分析费用,现在只需支付几十元即可享受同等服务。AI不再是“高端消费”,而是每个人都能负担得起的基础医疗保障。
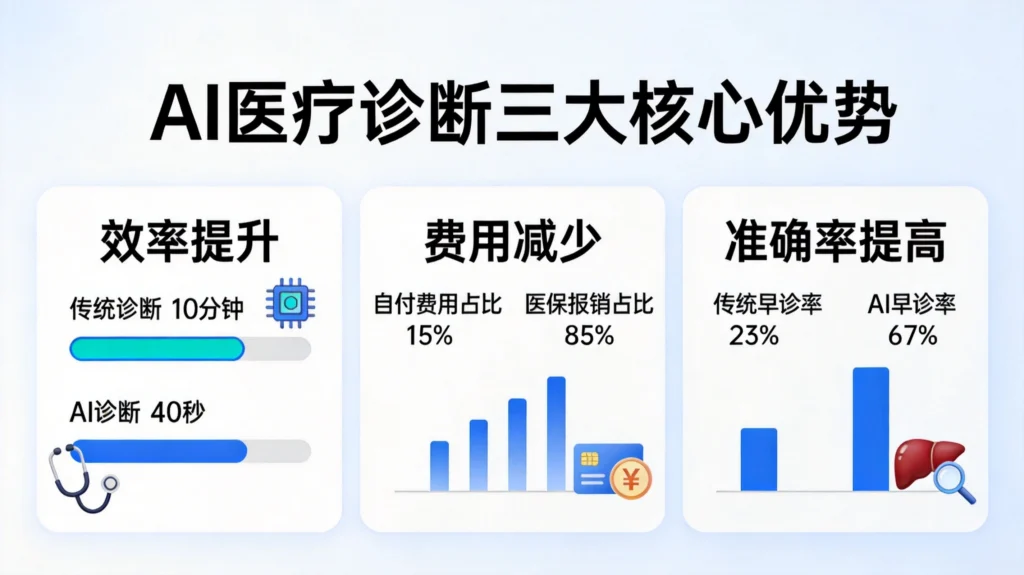
效率革命:40秒完成全肺CT分析
AI辅助诊断的价值不仅在于费用降低,更在于效率的革命性提升。
以肺结节筛查为例,AI系统40秒即可完成全肺扫描标注,而传统人工阅片需要10分钟甚至更长。效率提升超过60%,早期癌症误诊率下降18%。更重要的是,AI将肺癌确诊时间平均提前了11个月——这11个月,往往是早期癌症与晚期癌症的分水岭,是生与死的距离。
五年生存率对比:传统方式确诊的肺癌患者,五年生存率约为20%;而通过AI早筛发现的早期肺癌患者,五年生存率跃升至90%以上。
分阶段推进:从三甲到基层
医保覆盖不是一步到位,而是分阶段稳步推进:
- 2026年底:实现所有县级以上医院AI辅诊系统全覆盖
- 2027年:下沉至二级医院与县域医共体
- 2030年:延伸至乡镇卫生院和社区卫生服务中心
这意味着,三年后,无论你身在北上广还是偏远县城,都能在基层医疗机构享受到AI辅助的精准诊断服务。
二、技术突破:多模态医疗大模型的崛起
从“单点工具”到“全科医生”
当前的医疗AI已从单工具辅助升级为多模态全流程智能诊断,整合影像、基因、病历、可穿戴数据,构建“数字患者”全息模型。
联影“元智”大模型:一次CT可检出37种常见病,准确率超行业平均水平10%。这不再是只能识别单一病种的“专科医生”,而是具备全科诊断能力的“AI超人”。
推想科技肺结节筛查:将阅片时间从10分钟缩短至10秒,识别1-3毫米微小结节,早期筛查准确率突破80%。这种精准度,已经超越了多数基层影像科医生的平均水平。
上海交大DeepRare系统:凭症状诊断准确率达57.18%,结合基因数据后超过70.61%,确诊周期从传统的5年缩短至3周。该系统已在全球600余家医院应用,帮助无数罕见病患者在绝望中找到了希望。
癌症早筛:从“不可能”到“常态化”
在癌症早筛领域,AI的价值尤为凸显。
肝癌早诊率的飞跃:南方医院感染内科基于aMAP评分构建的肝癌筛查小程序,将肝癌早期诊断率从传统的23.2%大幅提升至67%。仅在一个县级市的应用中,这项技术一年就为医保节约支出超过7500万元。
这不是冰冷的数字,而是无数个被挽救的生命、无数个被拯救的家庭。
基层赋能:让每个乡镇都有“三甲水平”
医疗AI最深远的意义,在于破解医疗资源不均衡的长期困局。
北京海淀区案例:49家社区医院部署眼底AI筛查系统,实现“1分钟出结果”。上线以来,糖尿病视网膜病变检出率提升40%,让无数眼底病患者得到了早期干预的机会。
云南昭通彝良县人民医院:AI辅助系统2分钟内即可提示“疑似肺结节”,自动触发远程会诊,确诊时间缩短70%。一个曾经需要辗转省城的患者,现在在家门口就能得到准确诊断。
河北某县域医院:罕见病确诊时间从平均42天缩短至7天,误诊率下降62%。曾经被误诊、被延误的患者,终于迎来了精准治疗的曙光。
三、典型案例:AI如何改变就医体验
案例一:社区老人省心又省钱
安徽铜陵62岁的张阿姨,有10年高血压病史。过去每月要坐1小时公交去市区三甲医院做颈动脉筛查,单次检查费280元,自付超200元,来回折腾大半天。
2026年1月,她家楼下的社区卫生服务中心配备了AI智能超声设备。张阿姨下楼5分钟就能完成检查,AI系统5分钟出具精准报告,实时同步市级医院专家复核。检查费并入常规超声项目,医保报销85%,个人仅付42元。
“现在不用跑远路,花钱少还查得准,有问题专家马上能看到,太方便咱们老年人了。”张阿姨的这番话,道出了无数基层患者的心声。
案例二:农村老人确诊不再延误
河南周口农村71岁的王大爷,长期咳嗽胸闷。当地乡镇医院医生难以确诊,建议去省城医院就诊,来回路费、住宿费要花上千元。
2026年3月,乡镇卫生院开通了AI肺结节筛查服务。王大爷做完CT后,AI系统自动标注病灶并分析风险,同步上传至县医院专家端。专家1小时内出具复核报告,确诊为早期肺癌,及时安排手术。
整个检查费用320元,医保报销85%,个人仅付48元。既没耽误病情,又省下大笔开销。王大爷的儿女感激地说:“是AI救了我爸一条命。”
案例三:县域医院创收又增效
江西赣州宁都县某乡镇卫生院,缺乏影像科医生,患者需往返县城,单程2小时。
部署AI胸部CT筛查系统后,连接县级医院专家远程会诊平台,检查等待时间从7天缩短至1天,诊断准确率从65%提升至92%。年服务患者1.2万人次,节省医疗支出800万元。
卫生院李院长算了一笔账:“引进AI系统后,我们不仅服务能力提升了,还吸引了更多患者就近就医,医院收入也增加了。这是一笔双赢的买卖。”
四、商业闭环:多方共赢的可持续模式
政府端:政策引导+财政补贴
国家卫健委、财政部设立专项补助:基层医疗机构采购AI设备,可申请50%-80%购置补贴,单机构最高补贴30万元。
地方加码:北京对基层AI设备额外给予30%工程补贴+算力券;海南推行“AI+基层医疗”试点,7天极速审核补贴申请。
监管赋能:AI用于医保基金监管,精准识别违规开药、重复检查。2026年已为全国医保基金挽回损失超20亿元,远超AI系统的投入成本。
医院端:效率提升+成本节约
AI辅诊提升接诊量、减少误诊纠纷,同时降低运营成本。三级医院年均可节约人力成本超百万元。
常州市第一人民医院的AI大模型能辅助生成手术记录,目前医院90%的住院手术记录由AI辅助生成,将医生从繁琐文书中解放出来,有更多时间服务患者。
企业端:规模效应+持续迭代
通过设备销售、技术服务、私有化部署收费,AI医疗企业形成了稳定现金流。2026年医疗AI市场规模突破800亿元,带动照护、研发、运维等就业岗位超50万个。
患者端:费用减负+便捷服务
以肺结节CT+AI筛查为例,总价300元,医保报销85%,个人仅付45元。而AI筛查将早期肺癌发现率提升42%,晚期治疗费用通常是早期的5-10倍。从长远看,医保基金不仅没亏钱,反而省了大钱。
五、技术底座:云边协同的创新架构
大型三甲医院作为“智慧大脑”
支撑这场医疗AI革命的,是创新的技术架构。
南方医院与华为联合发布的医院通用人工智能平台(HAIP),采用了**“云边协同”模式**:
- 大型三甲医院作为中心端:负责训练和优化AI模型,汇聚顶级医学专家的知识与经验
- 县医院、社区医院等基层机构部署轻量级边缘设备:一键接收下发的成熟模型,即可获得与三甲医院同步的AI能力升级
这种模式大幅降低了基层的算力投入和运维门槛。基层医生不需要懂AI,不需要配高端设备,只需要一台普通的电脑或平板,就能调用顶级AI的诊断能力。
数据基石:打破“孤岛”为AI供能
AI需要高质量数据“喂养”,而医疗数据长期分散形成“孤岛”。国家医保局正在构建统一的数据基座。
截至2026年3月25日,国家医保局已累计归集医保影像索引3.66亿条。贵州、广西、新疆等多省份已率先开展省级医保影像云集采,打破了近千个数据库孤岛。
国家医保局今年启动的“个人医保云”建设试点,旨在整合参保人分散在各机构的健康数据,构建全生命周期的个人健康数据库。这将为AI医疗的持续进化提供源源不断的“燃料”。
六、未来展望:2027-2030的三大方向
全域智能化
到2027年,基层诊疗AI辅助全覆盖,二级以上医院普遍实现影像AI、临床决策AI应用。医疗服务从“被动治疗”转向“主动预测-精准干预-持续管理”。
数字疗法爆发
AI驱动的数字疗法(软件即药物)获批上市,用于抑郁、失眠、疼痛管理、康复训练。AI不仅能诊断疾病,还能“开药治病”,与传统治疗协同,疗效提升40%以上。
隐私与合规
联邦学习、隐私计算技术成熟,多机构数据协同训练但不共享原始数据。医疗AI标准体系完善,可解释、可验证、可追溯成为行业底线。
结语
AI辅助诊断纳入医保,是中国医疗改革史上的一件大事。它不仅意味着技术从实验室走向临床、从高端走向普惠,更意味着每一位普通患者都能公平地分享科技发展的红利。
从“看病难、看病贵”到“看病准、看病省”,AI正在系统性弥合医疗资源的鸿沟。这场改革,才刚刚开始。

发表回复